Cáncer de Estómago
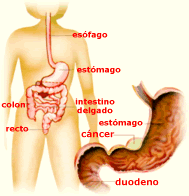
El cáncer de estómago se origina en la mucosa en la mayoría de las veces, y se desarrolla hacia las otras capas lentamente en un periodo de muchos años. Antes de que se forme un verdadero cáncer, generalmente ocurren cambios en el recubrimiento del estómago (la mucosa). Estos cambios tempranos casi nunca causan síntomas y, por lo tanto, suceden sin que la persona lo sepa.
Tipos de cáncer en el estómago
– Adenocarcinoma: La mayoría de los cánceres de estómago son de un tipo llamado adenocarcinomas. Este cáncer se origina en las células que forman la mucosa, es decir, la capa más interna del estómago. El término “cáncer de estómago” casi siempre se refiere a este tipo de cáncer.
– Otros tumores del estómago: Los linfomas, también conocidos como tumores estromales gastrointestinales, así como los tumores carcinoides, entre otros, son mucho menos comunes entre los tumores que son detectados en el estómago.
Factores de Riesgo
Los factores de riesgo no lo indican todo. Presentar uno o incluso varios factores de riesgo no significa que dicha persona tendrá la enfermedad. Además, muchas personas que adquieren la enfermedad pueden no tener factores de riesgo conocidos.
– Infección bacteriana: los antibióticos pueden destruir la bacteria llamada Helicobacter pylori (H. pylori) que parece ser una causa importante del cáncer de estómago. La infección a largo plazo con este microbio puede originar inflamación y cambios precancerosos a la capa interior del estómago. Este microbio también está relacionado con algunos tipos de linfoma del estómago, aunque la mayoría de la gente que porta este microbio en sus estómagos nunca desarrolla cáncer.
– Linfoma del estómago: las personas que han sido tratadas para cierto tipo de linfoma del estómago tienen un riesgo aumentado de padecer carcinoma del estómago.
– Sexo: el cáncer de estómago es más frecuente entre los hombres que entre las mujeres.
– Edad: después de los 50 años aumenta bruscamente la incidencia del cáncer de estómago. La mayoría de las personas está entre 60 y 80 años al momento en que se detecta la enfermedad.
– Región geográfica: el cáncer de estómago es más común en Japón, China, Europa oriental y del sur, así como Centroamérica y Suramérica. Esta enfermedad es menos común en África occidental y del sur, Asia Central y del sur, y Norteamérica.
– Alimentación: se ha visto un aumento en el riesgo del cáncer de estómago en personas con una dieta que contenga grandes cantidades de alimentos ahumados, pescado y carne salados, y verduras conservadas en vinagre. Por otra parte, consumir frutas, verduras y vegetales frescos que contengan vitamina A y C parece disminuir el riesgo del cáncer de estómago.
– Consumo de tabaco: fumar prácticamente duplica el riesgo del cáncer de estómago.
– Obesidad: tener mucho sobrepeso (o tener obesidad) conforma una causa posible de cáncer de estómago, pero aún no se ha confirmado muy bien esta relación.
– Cirugía previa en el estómago: el cáncer de estómago es más propenso a originarse en las personas a las que se les ha extraído parte del estómago para tratar otros problemas, como las úlceras.
– Anemia perniciosa: el estómago con esta enfermedad no produce una cantidad suficiente de una proteína que permite al cuerpo absorber la vitamina B12 de los alimentos. Esto puede originar una escasez de glóbulos rojos (anemia). Los pacientes con esta enfermedad también presentan un incremento en el riesgo del cáncer de estómago.
– Enfermedad de Menetrier: esta enfermedad, que es poco común, involucra cambios en el recubrimiento del estómago que podrían tener relación con un incremento en el riesgo del cáncer de estómago.
– Sangre tipo A: por razones desconocidas, las personas con el tipo de sangre A tienen un mayor riesgo de llegar a padecer cáncer de estómago.
– Ciertos síndromes de cáncer: un síndrome de un conjunto de síntomas que apuntan a una enfermedad o afección. Un número de síndromes que provienen de cambios genéticos (mutaciones) pueden aumentar el riesgo de cáncer de estómago en las personas que los padecen (estos síndromes incluyen cáncer gástrico difuso hereditario, cáncer colorrectal hereditario no asociado a poliposis, y poliposis adenomatosa familiar).
– Historial familiar: las personas con parientes cercanos que han tenido cáncer de estómago tienen mayores probabilidades de desarrollar esta enfermedad.
– Algunos tipos de pólipos estomacales: los pólipos son crecimientos con una forma parecida a un champiñón (hongo) en el recubrimiento del estómago. La mayoría de los tipos de pólipos no incrementan el riesgo del cáncer de estómago, pero un tipo (pólipo adenomatoso o adenoma) a veces cambia a cáncer de estómago.
– Virus de Epstein-Barr: este virus causa mononucleosis infecciosa (“mono”). Se ha encontrado en los cánceres de estómago de algunas personas. Aún no está claro si este virus causa cáncer de estómago, sólo que el virus ha sido encontrado en células cancerosas del estómago.
– Ciertas áreas laborales: los trabajadores en las industrias de carbón, metal y hule (goma) parecen estar a un mayor riesgo de desarrollar cáncer de estómago.
Si bien existen muchos factores de riesgo conocidos para el cáncer de estómago, no se sabe con exactitud cómo estos factores hacen que las células del recubrimiento del estómago se tornen cancerosas. Los científicos están tratando de entender cómo y por qué ciertos cambios ocurren en el recubrimiento del estómago y qué rol tiene la bacteria H. pylori sobre el cáncer de estómago.
También se está estudiando cómo los cambios genéticos (mutaciones) pueden ocasionar que las células normales del estómago cambien y formen cánceres. La mayoría de los cambios genéticos que están asociados con el cáncer de estómago ocurre después del nacimiento. Muy pocos son hereditarios.
Señales o síntomas
Las señales y los síntomas del cáncer de estómago pueden incluir:
- Pérdida inexplicable de peso.
- Falta de apetito (deseo de comer).
- Dolor en el área de estómago (dolor abdominal).
- Malestar impreciso en el abdomen, generalmente arriba del ombligo.
- Sensación de llenura justo debajo del esternón, después de comer poco.
- Acidez (agruras), indigestión o síntomas parecidos a los de úlcera.
- Náusea.
- Vómitos, con o sin sangre.
- Inflamación o acumulación de líquido en el abdomen.
Detección
– Endoscopia superior: en esta prueba se le administran medicamentos al paciente para adormecerlo y luego se inserta un tubo delgado, flexible e iluminado (conocido como endoscopio) por la garganta. A través del tubo, el doctor puede ver el recubrimiento del esófago, el estómago y el comienzo del intestino delgado. Si hay algo que no luciera normal, se pueden extraer una muestra de tejido (biopsia) a través del tubo. Estas muestras se examinan con un microscopio para ver si hay cáncer y, de ser así, de cuál tipo.
– Serie gastrointestinal superior: la gente que se somete a esta prueba debe beber un líquido calizo que contiene bario. El bario aplica una capa sobre el recubrimiento del esófago, estómago y parte inicial del intestino delgado. Debido a que los rayos X no pueden traspasar a través de la capa de bario, esto resaltará cualquier anomalía del revestimiento de estos órganos.
– Ecografía endoscópica: en una ecografía (también conocida como ultrasonido o sonografía), las ondas sonoras se usan para formar una imagen de los órganos internos. La mayoría de las personas conocen la ecografía porque se usa a menudo para capturar una imagen del bebé antes del nacimiento. La ecografía también puede realizarse con una sonda que se introduce por la garganta hacia el estómago que puede ser útil para determinar qué tanto se ha propagado el cáncer dentro del estómago, o hacia los tejidos cercanos y ganglios linfáticos.
– Tomografía computarizada: esta prueba utiliza una máquina especial que toma radiografías desde muchos ángulos Luego una computadora combina estas fotografías en imágenes seccionales de la parte del cuerpo que se estudia.
Las tomografías computarizadas pueden también ser usadas para guiar la aguja de una biopsia hacia un lugar que pudiera tener cáncer.
– Imágenes por resonancia magnética: La mayoría de los doctores prefieren el uso de las tomografías para observar el abdomen, pero algunas veces las resonancias pueden proporcionar más información. Las MRI a menudo se usan para examinar el cerebro y la médula espinal.
– Tomografía por emisión de positrones: en esta prueba se inyecta un tipo de azúcar especial radioactiva en su vena. Luego el azúcar se acumula en los lugares que contienen cáncer. Un dispositivo de lectura (escáner) puede entonces ubicar estos lugares. Algunas veces, la PET (por sus siglas en ingles) es útil si su médico piensa que es posible que el cáncer se haya propagado, pero no sabe dónde.
– Radiografías del tórax: puede usarse para determinar si el cáncer se ha propagado a los pulmones. También puede ser útil para determinar si hay problemas en el pulmón o el corazón.
– Laparoscopia: puede que se realice esta prueba cuando se requiere más información tras haberse detectado el cáncer. Se introduce un tubo delgado y flexible con una cámara en el extremo a través de una incisión pequeña en su costado. Este instrumento va mostrando una imagen del interior del abdomen en una pantalla.
– Pruebas de laboratorio: éstas pueden incluir una prueba de sangre llamada recuento sanguíneo completo (CBC, por sus siglas en inglés), para determinar si hay anemia, y una prueba de sangre oculta en las heces fecales (excremento) para determinar si éstas contienen sangre.
