Cáncer de Próstata
arios tipos de células se encuentran en la próstata, pero casi todos los casos de cáncer de próstata se desarrollan a partir de las células de la glándula. Las células de la glándula producen el líquido de la próstata que se agrega al semen. El término médico para un cáncer que comienza en las células glandulares es adenocarcinoma.
Otros tipos de cáncer también pueden comenzar en la glándula prostática, incluyendo sarcomas, carcinomas de células pequeñas, y carcinomas de células de transición. Estos otros tipos de cáncer de próstata no son frecuentes. Por lo tanto, si usted tiene cáncer de próstata es casi seguro que sea un adenocarcinoma. El resto de este documento se refiere solamente al adenocarcinoma de la próstata.
Algunos cánceres de próstata pueden crecer y propagarse rápidamente, pero la mayoría de éstos crecen lentamente. De hecho, los estudios realizados en algunas autopsias muestran que muchos hombres de edad avanzada (e incluso algunos hombres más jóvenes) que murieron de otras enfermedades también tenían cáncer de próstata que nunca les afectó durante sus vidas. En estos estudios, entre el 70% y el 90% de los hombres tuvieron cáncer en la próstata a la edad de los 80 años, pero en muchos casos ellos e incluso sus médicos desconocían que lo tenían.
Factores de Riesgo
– Edad: La edad es el principal factor de riesgo para el cáncer de próstata. El cáncer de próstata ocurre en muy pocas ocasiones antes de la edad de 40 años, pero la probabilidad de tener cáncer de próstata aumenta rápidamente después de los 50 años. Casi dos de tres casos de cáncer de próstata se detectan en hombres mayores de 65 años.
– Raza/grupo étnico: El cáncer de próstata ocurre con más frecuencia en los hombres de raza negra que en los hombres de otras razas. Además, los hombres de raza negra tienen una mayor probabilidad de ser diagnosticados en una etapa avanzada, y tienen más del doble de probabilidad de morir de cáncer de próstata en comparación con los hombres blancos. El cáncer de próstata ocurre con menos frecuencia en los hombres asiáticos-americanos y en los hispanos/latinos que en los hombres blancos. No están claras las razones de estas diferencias raciales y étnicas.
– Antecedentes familiares: Parece ser que el cáncer de próstata afecta más a algunas familias, lo cual sugiere que en algunos casos puede haber un factor hereditario o genético. Si el padre o el hermano de un hombre padecen cáncer de próstata, se duplica el riesgo de que este hombre padezca la enfermedad (el riesgo es mayor para un hombre con un hermano afectado que para un hombre cuyo padre ha tenido este tipo de cáncer). Asimismo, el riesgo es mucho mayor en el caso de los hombres que tienen varios familiares afectados, particularmente si tales familiares eran jóvenes en el momento en que se les encontró el cáncer.
– Genes: Los científicos han descubierto varios genes hereditarios que parecen aumentar el riesgo de cáncer de próstata, pero probablemente son sólo responsables de un pequeño número de casos. Todavía no están disponibles las pruebas genéticas para la mayoría de estos genes. Recientemente, algunas variaciones genéticas comunes han sido asociadas con el riesgo de cáncer de próstata. Se necesitan estudios para confirmar estos resultados con el fin de determinar si las pruebas para variantes genéticas serán útiles en predecir el riesgo de cáncer de próstata.
Algunos genes hereditarios aumentan el riesgo de más de un tipo de cáncer. Por ejemplo, las mutaciones hereditarias de los genes BRCA1 o BRCA2 son la razón por la cual el cáncer de seno y el cáncer de ovario son mucho más comunes en algunas familias. Las mutaciones en estos genes también pueden aumentar el riesgo de cáncer de próstata en algunos hombres. Sin embargo, éstas representan un porcentaje muy pequeño de los casos de cáncer de próstata.
– Alimentación: No está claro cuál es el papel exacto que desempeña la alimentación en el desarrollo del cáncer de próstata, aunque varios factores han sido estudiados.
Los hombres que comen muchas carnes rojas o productos lácteos altos en grasa parecen tener una probabilidad ligeramente mayor de cáncer de próstata. Estos hombres también tienden a comer menos alimentos de origen vegetal como frutas, ensaladas y verduras. Los médicos no están seguros cuál de estos factores es responsable del aumento en el riesgo.
Algunos estudios han sugerido que los hombres que consumen una gran cantidad de calcio (a través de alimentos o suplementos) pueden tener un mayor riesgo de padecer un cáncer de próstata avanzado. La mayoría de los estudios no ha encontrado tal asociación con los niveles de calcio encontrados en una dieta regular. Es importante indicar que se sabe que el calcio proporciona otros beneficios importantes a la salud.
– Obesidad: La mayoría de los estudios no han encontrado que la obesidad (una gran cantidad de grasa adicional en el cuerpo) esté asociada con un mayor riesgo de cáncer de próstata. Sin embargo, algunos estudios han encontrado que los hombres obesos tienen un menor riesgo de una forma de la enfermedad de bajo grado (menos peligrosa), pero un mayor riesgo de un cáncer de próstata más agresivo. Las razones para esto no están claras. Algunos estudios han encontrado que los hombres obesos pudieran tener un mayor riesgo de cáncer de próstata más avanzado y de morir a causa de esta enfermedad, aunque esto no se observó en otros estudios.
– Ejercicio: En la mayoría de los estudios, el ejercicio no ha mostrado reducir el riesgo de cáncer de próstata. Sin embargo, algunos estudios han encontrado que los niveles altos de actividad física, particularmente en hombres de edad avanzada, pueden reducir el riesgo de cáncer de próstata avanzado. Se necesitan más estudios en esta área.
– Fumar: Un estudio reciente vinculó el hábito de fumar con un ligero aumento en el riesgo de muerte por cáncer de próstata. Éste es un nuevo hallazgo, y necesitará ser confirmado por otros estudios.
– Inflamación de la próstata: Algunos estudios han sugerido que la prostatitis (inflamación de la glándula prostática) puede estar asociada con un riesgo aumentado de cáncer de próstata, aunque otros estudios no han encontrado tal asociación. A menudo, la inflamación se observa en las muestras del tejido de la próstata que también contiene cáncer. La asociación entre los dos no está clara, pero ésta es un área activa de investigación.
– Infección: Los investigadores también han estudiando si las infecciones de transmisión sexual (como gonorrea o clamidia) podrían aumentar el riesgo de cáncer de próstata, posiblemente al causar inflamación de la próstata. Hasta el momento, los estudios no han concordado, y no se han logrado conclusiones sólidas.
– Vasectomía: Algunos estudios más preliminares han sugerido que los hombres que se han sometido a una vasectomía (cirugía menor para hacer que los hombres sean infértiles), especialmente aquellos menores de 35 años al momento del procedimiento, pudieran tener un riesgo ligeramente aumentado de cáncer de próstata. Sin embargo, en los estudios recientes no se ha hallado incremento alguno del riesgo entre los hombres que se han sometido a esta operación. El temor de un riesgo aumento de cáncer de próstata no debe ser razón para evitar una vasectomía.
Señales o síntomas
El cáncer de próstata en sus etapas iniciales generalmente no causa síntomas y se encuentra con más frecuencia mediante una prueba del PSA o un DRE. Algunos cánceres de próstata avanzados pueden hacer más lento o debilitar el flujo urinario o hacerle sentir que necesita orinar con más frecuencia. En algunos casos puede ocurrir un bloqueo renal. Sin embargo, las enfermedades no cancerosas de la próstata, tal como la hiperplasia prostática benigna son una causa más común de estos síntomas.
Si el cáncer de próstata se encuentra en una etapa avanzada, es posible que haya sangre en la orina (hematuria) o tenga dificultad para lograr una erección (impotencia). El cáncer de próstata avanzado usualmente se propaga a los huesos, lo que puede causar dolor en las caderas, la espalda (columna vertebral), el pecho (las costillas) u otras áreas. El cáncer que se ha propagado a la columna vertebral también puede presionar los nervios espinales, lo que puede conducir a debilidad o adormecimiento en las piernas o los pies, o incluso pérdida en el control de la vejiga o los intestinos.
Otras enfermedades, también pueden causar muchos de estos mismos síntomas. Es importante que usted le informe a su médico si presenta cualquiera de estos problemas para que la causa pueda ser encontrada y tratada.
Detección
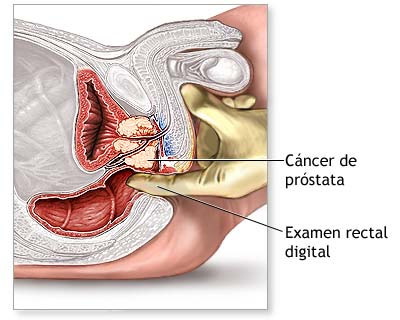
– Antecedentes médicos y examen físico: Si su médico sospecha que hay cáncer de próstata, él o ella realizará un examen físico, incluyendo un examen digital del recto (DRE). Algunas veces, el examen digital del recto puede indicar si el cáncer se encuentra en un solo lado de la próstata, o en ambos lados, o si hay probabilidades de que se haya propagado de la glándula prostática a los tejidos cercanos.
– Biopsia de próstata: Una biopsia es un procedimiento en el cual se extrae una muestra de tejido del cuerpo y luego se observa con un microscopio. Una biopsia por punción con aguja gruesa es el principal método usado para diagnosticar el cáncer de próstata
Estudios por imágenes para detectar propagación del cáncer de próstata
Su médico utilizará los resultados del examen digital del recto (DRE), los niveles de PSA y la puntuación Gleason para determinar la probabilidad de que su cáncer se haya propagado fuera de la próstata. Esta información se usa para decidir qué otras pruebas (si alguna) se necesitan hacer antes de tomar una decisión sobre el tratamiento. Los hombres con un resultado de examen digital del recto normal, un nivel de PSA bajo y una puntuación Gleason baja puede que no necesiten estudios por imágenes u otras pruebas, ya que las probabilidades de que el cáncer se haya propagado son muy bajas. Los estudios por imágenes que se usan con más frecuencia incluyen:
– Gammagrafía ósea con radionúclidos: Cuando el cáncer de próstata se propaga a lugares distantes, comúnmente pasa primero a los huesos (aun cuando el cáncer de próstata se propaga a los huesos, el cáncer continúa llamándose cáncer de próstata, no cáncer de los huesos). Una gammagrafía ósea puede ayudar a mostrar si el cáncer ha alcanzado a los huesos.
– Tomografía computada: Para algunos estudios, se le podría solicitar que beba aproximadamente entre una y dos pintas (entre 0.5 y 1 litro) de un contraste oral antes del primer conjunto de imágenes. Esto ayuda a delinear el intestino para que luzca diferente a cualquier tumor. Este método casi nunca se usa en estudios realizados para cáncer de próstata. Es posible que le apliquen una línea intravenosa mediante la cual se le inyecte una clase diferente de contraste. Esto ayuda a delinear mejor estructuras en el cuerpo. También necesitará tomar suficiente líquido para llevar la vejiga. Esto hace que el intestino permanezca fuera del área de la próstata.
– Imágenes por resonancia magnética: Las imágenes por resonancia magnética pueden ser útiles para observar los cánceres de próstata. Éstas pueden producir una imagen muy clara de la próstata e indicar si el cáncer se ha propagado fuera de la próstata hasta las vesículas seminales o la vejiga. Esta información puede ser muy importante para que los médicos planifiquen su tratamiento. Sin embargo, al igual que las tomografías, es posible que las MRI no provean información útil sobre los cánceres de próstata recientemente diagnosticados que, según lo determinado por otros factores, probablemente estén localizados (confinados en la próstata).
– Gammagrafía ProstaScint™: Al igual que la gammagrafía ósea, la gammagrafía ProstaScint utiliza una inyección de material de baja radioactividad para detectar el cáncer que se propagó fuera de la próstata. Ambos exámenes buscan las áreas del cuerpo en las que se deposita el material radioactivo, pero funcionan de maneras diferentes.
Mientras el material radioactivo que se usa en las gammagrafías óseas es atraído al hueso, el material radioactivo de la gammagrafía ProstaScint es atraído por las células de la próstata en el cuerpo. Además, está unido a un anticuerpo monoclonal, un tipo de proteína artificial que reconoce y se adhiere a una sustancia particular. En este caso, el anticuerpo se adhiere el antígeno de membrana prostático específico (PSMA), una sustancia que se encuentra en altas concentraciones en las células normales y cancerosas de la próstata.
– Biopsia de los ganglios linfáticos: En una biopsia de ganglio linfático se extirpan uno o más ganglios linfáticos para saber si contienen células cancerosas. Este procedimiento, conocido como disección de ganglios linfáticos, linfadenectomía o biopsia de ganglio linfático) algunas veces se realiza para determinar si el cáncer se propagó de la próstata hacia los ganglios linfáticos adyacentes. Si se encuentran células cancerosas en un ganglio linfático, una cirugía probablemente no curará el cáncer, sino que se consideran otras opciones de tratamiento. En pocas ocasiones se realizan biopsias de ganglios linfáticos a menos que a su médico le preocupe que el cáncer se haya propagado.
– Biopsia quirúrgica: El cirujano puede extirpar los ganglios linfáticos a través de una incisión que se hace en la parte inferior del abdomen. Esto se hace a menudo en la misma operación para la prostatectomía radical (para información sobre la prostatectomía radical.
– Biopsia laparoscópica: Un laparoscopio es un tubo largo y flexible con una pequeña cámara de vídeo en el extremo que se inserta en el abdomen para permitirle al cirujano ver cuando hace un corte del tamaño aproximado del ancho de un dedo. Para extirpar los ganglios linfáticos, se realizan otras incisiones pequeñas para insertar instrumentos largos.
– Aspiración con aguja fina: Si sus ganglios linfáticos están agrandados en el estudio por imagen (CT o MRI), un radiólogo especialmente capacitado puede tomar una muestra de las células de un ganglio linfático agrandado usando una técnica que se llama aspiración con aguja fina (fine needle aspiration, FNA).
